Farmaceutische zorg
De farmaceutische zorg blijft in beweging. Daarom werken we samen met het ministerie van Volksgezondheid, Welzijn en Sport, verzekeraars, apothekers, voorschrijvers en patiënten aan een toekomstvisie en bijbehorende werkagenda voor de extramurale farmaceutische zorg.
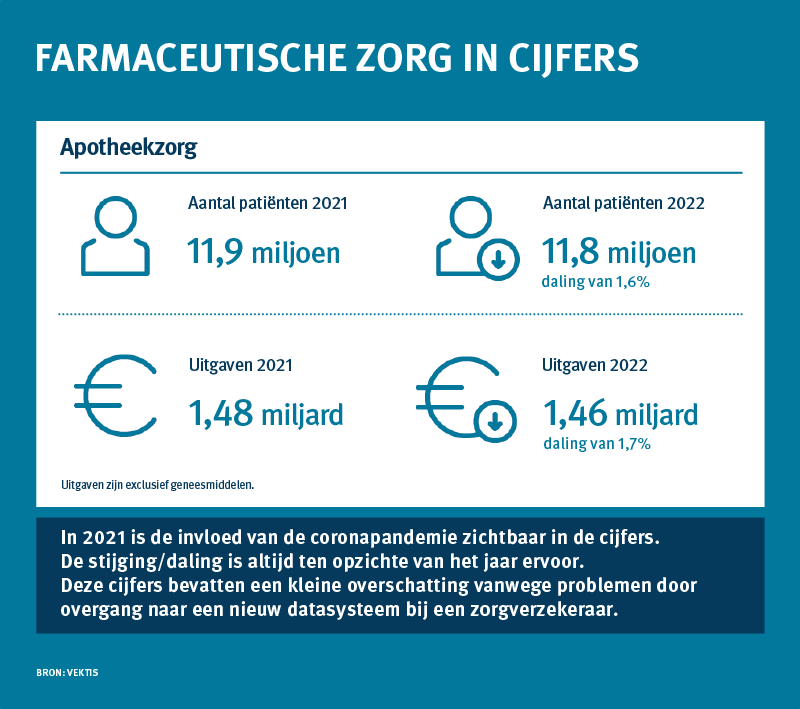
In het kort
|
Verkeerde prikkels
Het huidige systeem kent een complexe koppeling tussen distributie en zorg. Deze koppeling kan passende zorg belemmeren. De apotheker is momenteel (financieel) afhankelijk van het verstrekken van geneesmiddelen. Dat kan hen remmen in het inzetten op gepast medicatiegebruik. Het minderen en stoppen met medicatie is hier een belangrijk onderdeel van. Het afgelopen jaar hebben we de bekostiging van de geïndividualiseerde distributievorm (GDV) gewijzigd. De aanpassing biedt de apotheker meer ruimte om in te zetten op gepast medicatiegebruik: niet meer dan nodig, niet minder dan noodzakelijk. Maar om écht een systeem in te richten dat passende farmaceutische zorg faciliteert, is meer nodig. Een toekomstvisie met een concrete werkagenda moet daaraan bijdragen.
Een toekomstvisie met een concrete werkagenda moet bijdragen aan passende farmaceutische zorg.
Toekomstvisie extramurale farmaceutische zorg
Daarom werken we samen met onder andere het ministerie van Volksgezondheid, Welzijn en Sport (VWS), apothekers, andere zorgaanbieders, zorgverzekeraars en patiëntenorganisaties aan een toekomstvisie voor de extramurale farmaceutische zorg. Het is hierbij van belang inzichtelijk te maken wat passende farmaceutische zorg concreet inhoudt en welke uitkomsten dit de patiënt oplevert. Daarnaast is het noodzakelijk te onderzoeken of de huidige organisatie en in het bijzonder de koppeling tussen farmaceutische zorg en distributie van geneesmiddelen passend en toekomstbestendig is. Met inzicht in en concretisering van inhoud en een passende organisatie van farmaceutische zorg moeten bijbehorende randvoorwaarden (waaronder de bekostiging) worden onderzocht en waar nodig worden aangepast.
Geneesmiddelentekorten
De geneesmiddelentekorten blijven toenemen. Dit kan tot gevolg hebben dat de patiënt suboptimale zorg ontvangt of benodigde zorg zelfs helemaal niet ontvangt. Dat kan leiden tot gezondheidsschade. In veel gevallen wordt een oplossing gevonden zoals een ander medicijn met dezelfde werkzame stof. Maar de impact op patiënten en hun zorgverleners, waaronder de apotheker en voorschrijver, is groot. De oorzaken van geneesmiddelentekorten zijn multifactorieel, bijvoorbeeld door productieproblemen en een toegenomen vraag. Mogelijk speelt ook het huidige inkoopbeleid, waaronder het preferentiebeleid, een rol in de tekorten die in Nederlands ontstaan. In de Werkgroep Gezonde Nederlandse Geneesmiddelenmarkt werken zorgverzekeraars, leveranciers, apothekers en groothandels aan voorstellen gericht op het verbeteren van de beschikbaarheid van geneesmiddelen. Hierbij is ook aandacht voor het verbeteren van het preferentiebeleid. De oplossing voor geneesmiddelentekorten is sterk afhankelijk van de afweging tussen betaalbaarheid en beschikbaarheid. De discussie over hoeveel euro’s we in Nederland over hebben voor een bepaalde mate van leveringszekerheid van een geneesmiddel hoort in de politiek thuis. Wij blijven monitoren of de farmaceutische zorg toegankelijk is voor de burger en of partijen zich hier afdoende voor inspannen.
Impact geneesmiddelen
We zien dat geneesmiddelentekorten grote impact hebben op patiënten, de apotheker en de voorschrijver:
- De patiënt moet wisselen van geneesmiddel. Bij sommige geneesmiddelen luistert het instellen op de geneesmiddelen heel nauw. Daarnaast kan het wisselen van geneesmiddel leiden tot verlies van vertrouwen in de behandeling met geneesmiddelen. Hierdoor ontstaat mogelijk minder therapietrouw, waardoor de zorg niet of minder gewenst resultaat heeft.
- De apotheker moet patiënten aan de balie confronteren met het feit dat het vertrouwde geneesmiddel niet op voorraad is. Dit leidt regelmatig tot moeilijkheden en soms zelfs tot agressie aan de balie. Als gevolg van de geneesmiddelentekorten moet de apotheker zoeken naar een passend alternatief en de patiënt hierover infomeren. Dit kost veel tijd en administratieve lasten.
- De voorschrijver krijgt te maken met extra administratieve lasten doordat er meer afstemming nodig is met de apotheker en het voorschrift waar nodig moet worden aangepast.